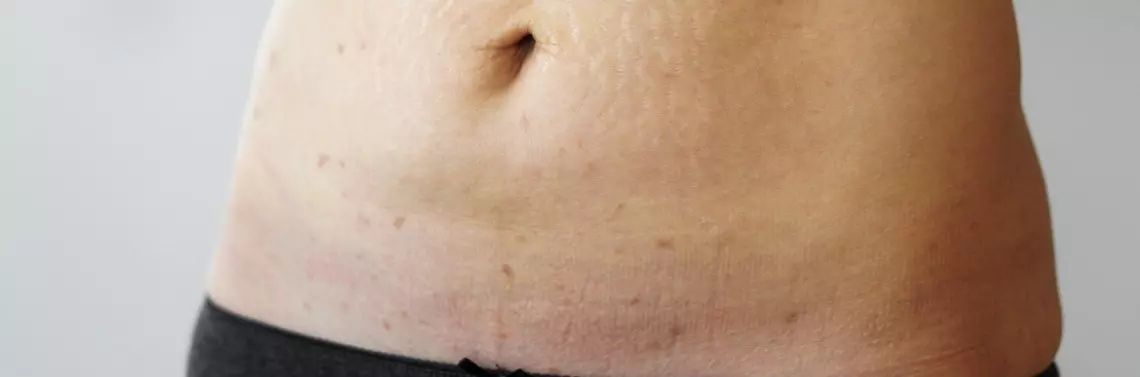
Liszaj twardzinowy (lichen sclerosus) jest schorzeniem o nieznanej etiologii, charakteryzującym się przewlekłym stanem zapalnym skóry w postaci porcelanowobiałych zmian o grudkowym charakterze i rogowacenia okołomieszkowego.
Przypuszcza się, że w rozwoju tej choroby odgrywają rolę czynniki autoimmunologiczne oraz predyspozycje genetyczne, a także czynnik hormonalny. U około 75% kobiet z liszajem twardzinowym stwierdzane są przeciwciała przeciwko białku macierzy zewnątrzkomórkowej typu 1 (extracellular matrix protein 1, ECM-1), a u niektórych kobiet w okresie pokwitania obserwuje się samoistne remisje, co spowodowane jest zapewne czynnikiem hormonalnym
U pacjentów z liszajem twardzinowym obserwuje się podatność na rozwój innych chorób o podłożu autoimmunologicznym, takich jak np.: choroby tarczycy czy niedokrwistość złośliwa. Liszaj twardzinowy zdecydowanie częściej występuje u kobiet niż u mężczyzn. A dwa szczyty zachorowań przypadają głównie pomiędzy 5. a 6. dekadą życia oraz przed okresem dojrzewania.
Pierwszym wykwitem jest zazwyczaj pojedyncza plama lub mnogie rozsiane plamy o mniejszej średnicy. We wczesnym okresie choroby obserwuje się porcelanowobiałe, lekko wyniosłe blaszki, o średnicy poniżej 1 cm, które mogą się stopniowo powiększać i zlewać, tworząc większe wykwity o nieregularnych kształtach. Starsze zmiany są atroficzne, mają pergaminowatą powierzchnię i współwystępują z podobnymi do zaskórników ogniskami rogowacenia mieszkowego. Możliwe jest też oddzielenie się naskórka od skóry właściwej z wytworzeniem pęcherza. Zmiany te mogą się lokalizować na bocznych powierzchniach szyi, okolicy obojczyków, ramionach, między piersiami i poniżej nich oraz na powierzchniach zgięciowych dłoni. Jednak najczęściej zajmują skórę i błony śluzowe narządów płciowych, gdzie często dominują zmiany zanikowe.
W przypadku wystąpienia liszaja twardzinowego w obrębie zewnętrznych narządów płciowych, u kobiet najczęściej zajęty jest srom, krocze i okolica okołoodbytnicza, a u mężczyzn żołądź i napletek. W tych miejscach dochodzi do bliznowacenia, zniekształceń i tworzenia krwotocznych pęcherzy, co jest bolesne, z dokuczliwym świądem i prowadzi do dyspareunii (bólu w czasie stosunku). U mężczyzn może dodatkowo powstać zapalanie żołędzi i stulejka, a u kobiet marskość sromu. Warto pamiętać, że ogniska liszaja twardzinowego w obrębie narządów płciowych mogą stanowić potencjalne zmiany przednowotworowe.
REKLAMA
Diagnostyka liszaja twardzinowego zazwyczaj należy do dermatologa, który na podstawie badania dermatologicznego i stwierdzeniu charakterystycznych zmian skórnych stawia rozpoznanie. Przy zmianach na narządach płciowych żeńskich diagnostyka najczęściej zaczyna się w gabinecie ginekologicznym, gdzie zazwyczaj pobiera się wycinek do badania histopatologicznego. Lekarz ustala rozpoznanie liszaja twardzinowego na podstawie charakterystycznych zmian skórnych i typowego wyniku badania histopatologicznego wycinka z miejsca chorobowo zmienionego. W różnicowaniu powinno się zwrócić uwagę na takie choroby jak twardzina ograniczona (morphea), postać ogniskowa tocznia rumieniowatego (DLE), liszaj płaski zanikowy, łuszczyca, choroba Bowena czy bielactwo. Warto rozpoznanie ginekologiczne skonsultować z dermatologiem.
W leczeniu miejscowym zazwyczaj skuteczne jest miejscowe stosowanie 0,05% propionianu klobetazolu, dwa razy dziennie, do 4 tygodni. W przypadkach opornych wykorzystuje się doogniskowe iniekcje kortykosteroidów (roztwór acetonidu triamcinolonu ze środkiem do znieczulenia miejscowego). Ma to szczególne zastosowanie przy występowaniu intensywnie swędzących lub przewlekłych zmian na zewnętrznych narządach płciowych. Pamiętajmy, że długotrwale stosowanie glikokortykosteroidów w dużych dawkach może doprowadzić do wystąpienia zmian zanikowych skóry. W przypadku uczucia suchości dobry efekt przynosi stosowanie lubrykantów, czy mezoterapii z nieusieciowanym kwasem hyaluronowym. Pacjenci powinni również zachować higienę i unikać środków drażniących, jak również częstych kąpieli z użyciem twardych mydeł. Oprócz tego w miejscowej terapii zastosowanie mają inhibitory kalcyneuryny oraz terapia UVA1 lub PUVA-bath.
W leczeniu ogólnym używa się doustnie retinoidów, ale ich stosowanie wymaga ścisłego monitorowania (szczególnie u kobiet) i dalszych badań.
W zdecydowanej większości przypadków liszaja twardzinowego wystarczające jest leczenie miejscowe. Zwłaszcza w liszaju w obrębie narządu rodnego zalecane jest stosowanie glikokortykosteroidów miejscowych o dużej sile działania. Nieoceniona jest moc zastosowania preparatów łączonych, które w swym składzie zawierają komponentę przeciwgrzybiczą, przeciwbakteryjną oraz steryd, jak np. Pimafucort w kremie. Bardzo często wystarcza krótkotrwałe leczenie zmian skórnych, by uzyskać pożądany efekt. Wystarczy nanieść niewielką ilość kremu na zmienioną powierzchnię skóry od 2–4 razy na dobę, przez 7–10 dni, rzadko leczenie przedłuża się do 14 dni. Ze względu na bliskość cewki moczowej oraz odbytu okolica ta narażona jest na znacznie częstsze infekcje, stąd wielokierunkowo działające preparaty przynoszą pacjentkom oczekiwaną ulgę. Komponenta sterydowa hamuje reakcje zapalne i łagodzi objawy stanów zapalnych skóry z towarzyszącym im często świądem skóry. Neomycyna, jako antybiotyk o szerokim spektrum działania przeciwbakteryjnego, działa zarówno na bakterie Gram-dodatnie, jak i Gram-ujemne. Natomiast Natamycyna wykazuje działanie grzybobójcze. W przypadkach zmian pęcherzowych na narządach płciowych stosowane jest chirurgiczne usunięcie zmiany, natomiast w sytuacji zajęcia napletka może być konieczne obrzezanie.
Na ten moment nie znamy działań profilaktycznych, które chroniłyby nas przed rozwojem liszaja twardzinowego. Osoby, u których rozpoznano liszaj twardzinowy, powinny regularnie zgłaszać się na wizyty kontrolne (co 3–6 mies.), ponieważ zmiany zlokalizowane na błonach śluzowych narządów płciowych mogą być punktem wyjścia nowotworów.
Piśmiennictwo
- Charakterystyka Produktu Leczniczego, Pimafucort.
- Smith Y.R., Haefner H.K. Vulvar lichen sclerosus: pathophysiology and treatment. Am. J. Clin. Dermatol. 2004; 5: 105–125.
- Bousema M.T., Romppanen U., Geiger J.M. i wsp. Acitretin in the treatment of severe lichen sclerosus et atrophicus of the vulva: a double-blind, placebo-controlled study. J. Am. Acad. Dermatol. 1994; 30: 225–231