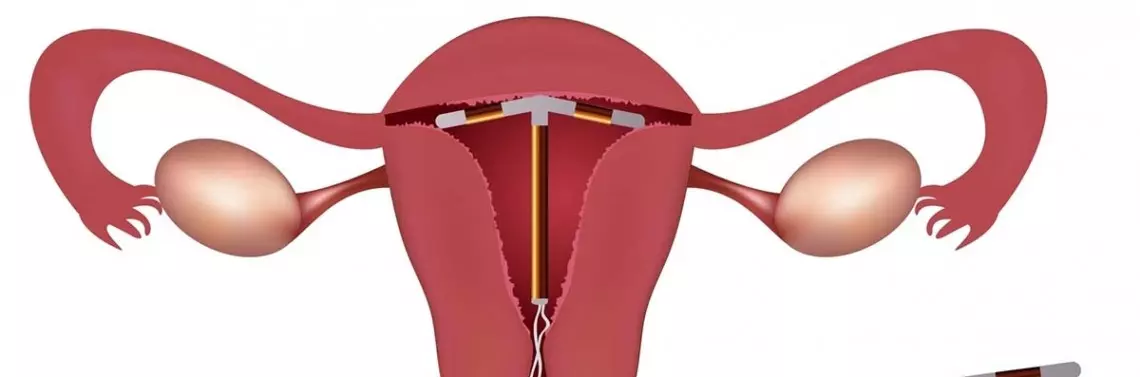
Domaciczne środki antykoncepcyjne (intra uterine device – IUD) i systemy (intra uterine system – IUS) to przykłady odwracalnych długo działających leków antykoncepcyjnych (long-acting reversible contraceptives – LARC). Jak powszechnie wiadomo, te metody skutecznie zapewniają kontrolę płodności. Antykoncepcja wewnątrzmaciczna miała długą i burzliwą historię związaną z akceptacją metody, począwszy od lekarzy, a na pacjentkach kończąc. Istnieją cztery główne fazy rozwoju IUC. Pierwszym był nieformalny charakter stopów metali i jedwabiu zapoczątkowany przez Richtera, Prust i Grafenberg. Druga faza polegała na stosowaniu tworzyw termoplastycznych po II wojnie światowej. Polietylen i sztuczne tworzywa polipropylenowe mogą być formowane do kształtu jamy macicy i utrzymywane w łatwy sposób. W tej dziedzinie pionierami byli Lippes i Margueles [1–5]. Trzecia faza rozwoju IUS wprowadziła środek zapalny do śluzówki jamy macicy.
Początkowo, pod koniec lat 60. XX w., przez Zippera i współpracowników [5] była używana miedź. Pozwoliło to na zmniejszenie rozmiaru ramki IUS i osłabienie efektów ubocznych jej wprowadzenia do macicy. Czwarta faza rozpoczęła się od zastosowania czynnika hormonalnego, początkowo progesteronu, a następnie LNG. Progesteron uwalniany przez IUS (Progestasert®, Alza Corp, Palo Alto, USA) nie odniósł sukcesu i został wycofany z rynku. System IUS do uwalniania LNG został opracowany przez Luukkainena w Helsinkach i po wielu latach stał się dostępny w większości państw świata jako Mirena® (Bayer, Leverkusen, Niemcy) – od lat 90. XX w. do początku XXI w. W 2013 r. Jaydess® / Skyla® (Bayer, Leverkusen, Niemcy) stały się dostępne w Ameryce Północnej i niektórych częściach Europy Zachodniej. Obecnie jest wprowadzany do Ameryki Środkowej i Południowej oraz Australazji. W 2016 r. LNG-IUS 19,5 mg został wprowadzony do obrotu w Stanach Zjednoczonych jako Kyleena® i jest dostępny również na innych rynkach. Jednocześnie stają się dostępne ogólne wersje Mireny® (o podobnych właściwościach fizycznych i farmakologicznych). Ponadto opracowywane są inne nowe LNG-IUS (Fibroplant®, Femilis®, Contrel, Ghent, Belgia) [6].
Obecnie jedynymi komercyjnie dostępnymi systemami lewonorowo-domacicznymi, które różnią się od Mireny (i jej odpowiedników generycznych) są Jaydess®/Skyla® i Kyleena®. Jednym z celów tego artykułu jest porównanie farmakologicznych i mechanicznych właściwości systemów Jaydess®/Skyla® i Kyleena® wraz z ich klinicznymi cechami z charakterystyką Mireny® (i jej ogólnych wersji), tak aby klinicyści mogli dokonać racjonalnego wyboru, którego IUS używać i w jakich okolicznościach.
Najważniejszymi różnicami są wzorce krwawienia i sama procedura klinicznego wstawienia. Zmienne dane kliniczne przedstawiają dwie drogi. W badaniach bólu dla Mireny® wykazano, że kobiety, które wcześniej nie rodziły drogami natury (cięcie cesarskie), doświadczyły bolesnego umieszczania wkładki, podobnie jak kobiety, które w ogóle nie rodziły. Wskaźnik kontynuacji stosowania metody dla Jaydess® i Kyleeny®, z różnych powodów, dla ukończonych 3 lat wynosił co najmniej 50–60%. W przypadku nowszych IUS wskaźnik przerwania był istotnie wyższy w przypadku osób zdrowych. Trzydzieści procent nastolatków wymagało jakiejś formy analgezji przed wstawieniem Jaydess® [7].
REKLAMA
Nowoczesne metody LARC
Jaydess®/Skyla® i Kyleena® to nowe LNG-IUS, które mogą być stosowane jako alternatywa dla Mireny i innych podobnych LNG-IUS 52 mg jako metoda antykoncepcji LARC. W tym artykule próbuje się określić sytuacje, w których może być wskazane użycie systemów Jaydess® lub Kyleena® w porównaniu do LNG-IUS 52 mg jako metody LARC. Są to pierwsze z wielu nowych LNG-IUS, które są już dostępne na rynku. W przeciwieństwie do Mireny®, terapeutyczne zastosowania Jaydess® nie zostały jeszcze ostatecznie zdefiniowane.
Opis większości z tych badań zawiera sformułowanie „małe dawki”. Jest to mylące i wywołuje przekonanie, że oryginalny LNG-IUS to „duże dawki” i wiąże się z problemami powodowanymi „dużą” dawką. Nie można nie myśleć, że ten opis został wybrany w celu wywołania tego samego odruchu u klinicystów, dlatego określenie „mała dawka” miało związek z doustną pigułką antykoncepcyjną. Do roku 1967 stało się oczywiste, że doustne środki antykoncepcyjne zawierające więcej niż 50 μg etynyloestradiolu częściej wywoływały zatorowość zakrzepową [8].
W przeciwieństwie do tego nie ma dowodów, że 52 mg LNG-IUS wywoływało znaczące ogólnoustrojowe skutki uboczne i że były one różne przy stosowaniu 13,5 mg LNG-IUS i 19,5 mg LNG-IUS. Jest jeszcze jeden bardzo ważny czynnik. W przeciwieństwie do doustnych środków antykoncepcyjnych, w których dzienna dawka pigułek w systemie jednofazowym jest stała, dzienna ilość LNG uwalniana przez LNG-IUS zmienia się wraz z upływem czasu [9]. Do czasu, gdy 52 mg LNG-IUS było stosowane przez 5 lat, dzienna szybkość uwalniania LNG jest w przybliżeniu taka sama jak początkowa szybkość uwalniania 13,5 mg LNG-IUS i mniejsza niż początkowa szybkość uwalniania LNG-IUS 19,5 mg. Jedyną stałą wśród różnych LNG-IUS jest początkowa zawartość LNG w zbiorniku. Po wprowadzeniu dzienna szybkość uwalniania LNG zaczyna się zmieniać z przybliżoną kinetyką pierwszego rzędu [9].
Charakter i częstość zdarzeń niepożądanych zgłaszanych w badaniach, w tym ekspulsja i ciąża pozamaciczna, były podobne dla Jaydess® i Kyleena® i typowe dla urządzeń IUS uwalniających lewonorgestrel. Około 5% kobiet w każdej grupie przerwała stosowanie z powodu zaburzeń krwawienia miesiączkowego, w tym amenorrea. W ciągu 5 lat najczęstszymi zdarzeniami niepożądanymi związanymi z Kyleena®, które uznano za poddane leczeniu, była torbiel jajników (16%), trądzik (10%), ból miednicy (6,3%), bolesne miesiączkowanie (5,4%) i krwawienia z pochwy (5,0%) [10].
Skuteczność
Kyleena® została porównana z Jaydess® w zaślepionym badaniu z randomizacją z udziałem 2885 kobiet (średni wiek 27 lat, 39% nieródki) w Europie oraz Ameryce Północnej i Południowej. Pierwszorzędowym punktem końcowym był wskaźnik ciąż po 3 latach stosowania, zgodnie z definicją Pearla. W sumie 1432 pa-
cjentki zostały przydzielone do Jaydess®, a 1453 do Kyleeny®. Łącząc dane z obydwu urządzeń IUS, umieszczenie było udane przy pierwszej próbie u 96% kobiet i ocenione jako „łatwe” przez klinicystów na 90%. Ogólnie 65% uczestników doświadczyło braku lub łagodnego bólu podczas umieszczania; 27% oceniło ból jako umiarkowany, a 8% za dotkliwy [11]. Jednak późniejsza analiza wykazała, że 43% nieródek odczuwało umiarkowany ból, a 15% – silny ból [7]. Trzyletni skumulowany wskaźnik Pearla wyniósł 0,33 dla Jaydess® i 0,31 dla Kyleeny®. Wskaźniki niepowodzenia były podobne w każdym roku oraz dla każdego urządzenia i wahały się w granicach 0,2–0,4% rocznie w ciągu trzech lat. Indeks Pearla był podobny bez względu na wiek, parzystość i wskaźnik masy ciała. Około 40% kobiet w każdej grupie zaprzestało stosowania IUS przed ukończeniem studiów, z czego nieco ponad 40% zrobiło to w pierwszym roku i 33% w drugim roku. Działania niepożądane stanowiły przyczynę ok. połowy przypadków przerwania metody, a ok. 60% z nich miało miejsce w pierwszym roku. Średnia liczba dni krwawienia lub plamienia zmniejszyła się o ok. połowę w ciągu pierwszych 4 miesięcy, a następnie spadała wolniej w ciągu 3 lat [11].
Systemy domaciczne zawierające LNG różnią się między sobą wielkością oraz ilością uwalnianego hormonu. Różnice te przekładają się m.in. na efekty, jakie uzyskuje się po zastosowaniu IUC-LNG. System zawierający mniejszą dawkę nie hamuje całkowicie krwawień menstruacyjnych, a jedynie ogranicza ich obfitość. System ten wykazuje mniejszy wpływ na endometrium. Powrót płodności uzyskuje się w trakcie pierwszego cyklu menstruacyjnego. System domaciczny – zwłaszcza ten o mniejszych rozmiarach – powinien być również polecany u nieródek, a nawet u młodych dorosłych jako metoda antykoncepcyjna wysoce bezpieczna i odwracalna. Przy wprowadzaniu LARC należy zawsze omówić korzyści pozaantykoncepcyjne, jakie uzyskuje pacjentka stosująca IUC-LNG, np. ograniczenie krwawień menstruacyjnych. Wkładkę/system można założyć w dowolnym momencie, jeśli istnieje wystarczająca pewność, że kobieta nie jest w ciąży. Przejście z innej metody antykoncepcji na wkładkę domaciczną wygląda tak, że LNG-IUD można włożyć natychmiast, jeśli istnieje wystarczająca pewność, że kobieta nie jest w ciąży [12].
Jak dobrać i kiedy poruszyć temat antykoncepcji
W dzisiejszych czasach temat antykoncepcji stał się tematem trudnym ze względu na szeroki wachlarz metod dostępnych na rynku. Istnieje kilka sposobów postępowania z pacjentką przed wprowadzeniem metody antykoncepcyjnej, takich jak np. algorytm kanadyjski, który wskazuje, że zadanie pytania o planowaną ciążę to początek porady antykoncepcyjnej. Kanadyjczycy zakładają dopasowanie metody do planowanego przez pacjentkę czasu antykoncepcji, a jako granicę między metodami SARC (short acting reversible contraception) (pigułka, pierścień, plaster) i LARC (zastrzyk, implant, system) wyznaczyli jeden rok [13].
Amerykańskie kryteria kwalifikacji medycznej do stosowania antykoncepcji (medical eligibility criteria – MEC) opisują natomiast, kto może bezpiecznie stosować daną metodę w oparciu o wcześniejsze doświadczenia i aktualną sytuację kliniczną pacjentki. Zalecenia US Selected Practice Recommendations (SPR) to dokument, który koncentruje się na tym, w jaki sposób lekarze mogą zalecać dane metody antykoncepcyjne najskuteczniej, a także wskazuje możliwości rozwiązywanie problemów, które mogą pojawić się w trakcie jej stosowania. Rozpoczęcie stosowania metody antykoncepcyjnej wymaga od lekarza i pacjentki wspólnej oceny ryzyka i korzyści wynikających z potencjalnego wyboru. A w większości sytuacji także procesu akceptacji przez pacjentkę rozpoczęcia danej metody [14].
Dokładna analiza sytuacji klinicznej, w jakiej znajduje się pacjentka, może pomóc w określeniu, jakie metody antykoncepcji są dla niej odpowiednie. Ponadto Center for Disease Control and Prevention (CDC) wystosowało propozycję wizyty edukacyjnej w sześciu krokach: lekarze powinni zadawać pytania otwarte, wykazać się wiedzą fachową, wiarygodnością, dostępność i empatią. Powinni zapewnić prywatność i poufność. Wyjaśniać, jak osobiste informacje będą wykorzystane i zachęcać do zadawania pytań. Zalecenia antykoncepcyjne powinny być spersonalizowane, koncentrujące się na bezpieczeństwie pacjentki i dostosowane do planów macierzyńskich. Zawsze należy najpierw proponować metody najbardziej skuteczne. Jak już wcześniej zostało zauważone, antykoncepcja długoterminowa wykazuje najniższe indeksy Pearla w praktyce klinicznej. Większość ekspertów zaleca aktywny udział lekarza i zachęcanie do rozpoczęcia rozmowy na temat tej właśnie formy antykoncepcji [15].
Zakres badań w ramach kwalifikacji do antykoncepcji
Podczas rozpoczynania procedury wprowadzania metody antykoncepcyjnej istotne jest odpowiednie poznanie pacjentki. Centrum CDC zaleca, aby wywiad zawierał informacje o co najmniej:
- ostatniej menstruacji,
- przeszłości położniczo-ginekologicznej,
- alergii na leki,
- infekcyjnych lub chronicznych schorzeniach,
- używaniu tytoniu.
Informacje te mogą zmieniać kwalifikację medyczną pacjentki do danej metody antykoncepcyjnej. W wyborze odpowiedniej metody na pewno pomogą wcześniejsze doświadczenia antykoncepcyjne pacjentki, plany związane z macierzyństwem, ocena jej zdrowia seksualnego [w tym: praktyki, partnerzy, status STI (sexually transmitted infections)] [15].
Polskie Towarzystwo Ginekologiczne (PTG) wydało zalecenia dotyczące stosowania antykoncepcji hormonalnej i niehormonalnej, które dokładnie określają, kiedy i jakie należy przeprowadzić badania w związku z wprowadzaniem nowej metody antykoncepcyjnej. W zaleceniach głównie skupia się na:
- badaniu przedmiotowym,
- badaniu ginekologicznym,
- wykonaniu przezpochwowego badania ultrasonograficznego (USG).
Dodatkowo należy wykonać badanie palpacyjne piersi, pomiar ciśnienia tętniczego krwi i cytologię.
Ponadto kobiety stosujące wybraną formę antykoncepcji hormonalnej (również IUS) powinny mieć wykonane powyższe badania raz w roku – w tym cytologię raz na 3 lata [16].
Lekarze powinni omówić wszystkie dostępne środki antykoncepcyjne, których pacjentka może bezpiecznie używać, niezależnie od tego, które są dostępne na miejscu. Centrum CDC zachęca wielopoziomowe podejście do doradztwa antykoncepcyjnego. Inne czynniki, które mogą być ważne, to: zdolność do prawidłowego użycia metody (zrozumienie metody) oraz konsekwencje i możliwe negatywne skutki jej użycia. Uwzględnić należy również opisywane wcześniej pozaantykoncepcyjne korzyści antykoncepcji hormonalnej, takie jak zmniejszenie bolesnego miesiączkowania, nieprawidłowe krwawienie z macicy czy trądzik [15].
Algorytmy postępowania z pacjentkami, u których wdrażana jest LARC, znacznie usprawniają pracę lekarza i pozwalają na szybkie i trafne podjęcie decyzji.
Grupa lekarzy INTRA (Intrauterine Contraception Translating Reaserch Into Action) zaproponowała 7-minutowy algorytm wprowadzania antykoncepcji wewnątrzmacicznej. Porządkuje on procedurę wprowadzenia LARC (IUD-LNG) w 6 krokach:
- Krok pierwszy: dopasuj oczekiwania pacjentki do jej potrzeb. Oceń doświadczenie i znajomość korzystania z różnych metod antykoncepcyjnych.
- Krok drugi: zaprezentuj długo działającą odwracalną antykoncepcję. Bez względu na powód wizyty, zapytaj pacjentkę o jej antykoncepcję. Oceń wiedzę i zainteresowanie pacjentki antykoncepcją wewnątrzmaciczną.
- Krok trzeci: poinformuj o potencjalnych korzyściach antykoncepcji wewnątrzmacicznej. Po potwierdzeniu zainteresowania IUC, rozszerz zakres informacji o: wysoką skuteczność, brak potrzeby codziennego, cotygodniowego lub comiesięcznego podawania, szybką odwracalność, efektywność kosztową, szybkie założenie u większości kobiet.
- Krok czwarty: potwierdź pewność metody i rozwiej wątpliwości. Poprowadź odpowiednią dyskusję na temat potencjalnych skutków ubocznych, takich jak ryzyko ciąży pozamacicznej, perforacja, wydalenie/wypadnięcie, infekcja i zmiany schematu krwawienia menstruacyjnego.
- Krok piąty: pomóż w podjęciu decyzji. Podziel się swoją wiedzą i doświadczeniem klinicznym.
- Krok szósty: potwierdź wybór i zaplanuj założenie (jeśli wybór był IUC). Zapewnij, że umieszczenie IUS może się odbyć w dowolnym momencie podczas cyklu miesiączkowego, pod warunkiem, że jest absolutnie pewne, że pacjentka nie jest w ciąży.
Ponadto należy poinformować, że badanie przesiewowe STI może być wykonane w tym samym dniu co wprowadzenie urządzenia do jamy macicy [17].
Antykoncepcja a aspekty prawne i „porady receptowe”
Przepisanie preparatów antykoncepcyjnych powinno być poprzedzone postępowaniem diagnostycznym, które przepisy kwalifikują jako świadczenie zdrowotne. Jeśli zatem użycie takich środków ma służyć poprawie stanu zdrowia pacjentki albo co najmniej wpływać na jej stan zdrowia, należałoby uznać, że przepisanie ich jest świadczeniem zdrowotnym, którego udzielenie podlega regułom opisanym w ustawie o zawodach lekarza i lekarza dentysty. Ta ustawa z kolei w art. 32 w przypadku osób nieletnich wymaga uzyskania zgody przedstawiciela ustawowego małoletniego (ew. tzw. zgody kumulatywnej, gdy małoletni ukończy lat 16). Dużym ułatwieniem i rozwiązaniem problemu moralnego związanego z zapisywaniem recept w ramach „porad receptowych” jest zastosowanie u pacjentki LARC, np. w formie IUD-LNG. Zgodnie z zaleceniami pacjentka ta zgłasza się na wizyty kontrolne raz w roku. Metoda nie wymaga regularnych „porad receptowych”, a aktualnie dostępne w Polsce systemy IUD-LNG zarejestrowane są na okres do 3, 4 lub 5 lat działania. Na dziś nierozwiązany pozostaje temat tzw. quick start, ponieważ kłóci się on z charakterystyką produktów leczniczych producentów IUD oraz rekomendacjami PTG [18, 19].
Wytyczne
Amerykańskie Towarzystwo Położników i Ginekologów oraz Amerykańska Akademia Pediatrii zalecają, aby wkładki wewnątrzmaciczne i implant antykoncepcyjny były oferowane jako pierwsza metoda antykoncepcji wszystkim kobietom, w tym nastolatkom [20]. Centrum CDC publikuje zalecenia dotyczące bezpiecznego stosowania antykoncepcji, w tym wkładki i implantu, dla kobiet o różnych warunkach lub sytuacjach klinicznych [15]. Zapewniono również wytyczne dotyczące rozpoczynania i stosowania antykoncepcji oraz radzenia sobie z problemami, takimi jak nieregularne krwawienie, które może pojawić się przy stosowaniu metod LARC. Zaleca się, aby poradnictwo antykoncepcyjne było skoncentrowane na pacjentce.
Młodzież i kobiety w wieku rozrodczym, które chcą zapobiegać ciąży, powinny otrzymywać poradę na temat antykoncepcji i powinny mieć dostęp do pełnej gamy metod antykoncepcyjnych [19]. Wszystkie nastolatki i dorosłe kobiety powinny być informowane o dostępności metod LARC, z uwagi na ich wyjątkowo dużą skuteczność, bezpieczeństwo i wysoki wskaźnik kontynuacji. Doradztwo młodym dorosłym powinno być oparte na podkreśleniu nadrzędnej skuteczności metod LARC nad innymi odwracalnymi metodami antykoncepcyjnymi. Jeśli nie ma przeciwwskazań, powinno się zapewnić wybraną metodę podczas pierwszej wizyty w gabinecie. Bardzo ważna jest również edukacja na temat stosowania metody barierowej w zapobieganiu chorobom przenoszonym drogą płciową i zakażeniu wirusem HIV. Istotne jest też informowanie nastolatków na temat oczekiwanych zmian w profilach krwawienia przy użyciu metod LARC [20].
Podsumowanie
Kwalifikacja pacjentek do antykoncepcji LARC wydaje się prosta, zwłaszcza jeżeli skorzysta się z jednego z opisanych algorytmów. Zawsze należy zacząć rozmowę o antykoncepcji od przedstawienia najbardziej skutecznej – IUD-LNG. Z prawnego punktu widzenia każda z pacjentek zgłaszających chęć zastosowania LARC musi zostać zbadana przez lekarza, który zapisze receptę na antykoncepcję. W Polsce nie przewiduje się, aby zapisywać LARC na tzw. wizycie receptowej. Również zalecenia PTG w tej sytuacji jasno określają, jakie badania powinny zostać wykonane na wizycie. Przytoczony schemat rozmowy z pacjentką o włączeniu IUD-LNG zabiera jedynie ok. 7 minut, a wydaje się wartościowy i może być wykorzystany w gabinecie.
Piśmiennictwo
- Winner B., Peipert J.F., Zhao Q. i wsp. Effectiveness of long-acting reversible contraception. N Engl J Med. 2012; 366: 1998–2007.
- Richter R. Ein Mittal zur Verhuetung der Konzeption. Deutsch Med Wschr. 1909; 35: 1525–1527.
- Pust K. Einbreichbarer Frauenschutz. Deutsch Med Wschr. 1923; 49: 952–953.
- Grafenberg E. Silk as anticoncipient. In editor., Bendix K. Geborten regelung – Vortraege und Verhandlung en des Aerztekursus vom 28-30 Dezember 1928. Berlin Selbsverlag 1929.
- Thiery M. Pioneers of the intrauterine device. Eur J of Con Reprod Health Care. 1997; 2 (1): 15–23.
- Luukkainen T. Progestin releasing intrauterine contraceptive device. Proceedings from the Fourth International Conference on IUDs. Newton, MA, USA: Butterworth-Heineman 1994; 32–41.
- Gemzell-Danielsson K., Apter D., Hauck B. i wsp. The effect of age, parity and body mass index on the efficacy, safety, placement and user satisfaction associated with two low-dose levonorgestrel intrauterine contraceptive systems: subgroup analyses of data from a phase III trial. PLoS ONE. 10 (9): e0135309.
- Risk of thromboembolic disease in women taking oral contraceptives. A preliminary communication to the Medical Research Council by a Subcommittee. Br Med J. 1967; 2: 355–359
- Creinin M.D., Jansen R., Starr R.M. i wsp. Levonorgestrel release rates over 5 years with the Liletta® 52-mg intrauterine system. Contraception. 2016; 94: 353–356.
- Goldstuck N.D. Clarification of the role of the Jaydess (Skyla) LNG-IUS 13.5 mg and Kyleena LNG-IUS 19.5 mg as intrauterine contraceptive systems. Expert review of medical devices 2017; 14 (8): 593–599.
- Nelson A. i wsp. Two low-dose levonorgestrel intrauterine contraceptive systems: a randomized controlled trial. Obstet Gynecol 2013; 122: 1205–13.
- Rattan J., Noznesky E., Ward Curry D. i wsp. Rapid contraceptive uptake and changing method mix with high use of long-acting reversible contraceptives in crisis-affected populations in Chad and the Democratic Republic of the Congo. Global Health: Science and Practice 2016; 4 (Supplement 2): S5–S20.
- Klein D.A., Arnold J.J., Reese E.S. Provision of Contraception: Key Recommendations from the CDC. Am Fam Physician. 2015; 91 (9): 625–33.
- Davtyan C., Cheng K. Clinical Highlights of the US Selected Practice Recommendations for Contraceptive Use 2013 (US SPR). Proceedings of UCLA Healthcare 18 (2014).
- //www.cdc.gov/std/tg2015/screening-recommendations.htm.
- Rekomendacje Polskiego Towarzystwa Ginekologicznego dotyczące wskazań i bezpieczeństwa stosowania antykoncepcji hormonalnej i wewnątrzmacicznej. Ginekol. Pol. 2014; 85///; 234–239.
- //www.yourlife.com/static/media/pdf/INTRA_Troubleshooting_Guide_FINAL_0109.pdf.
- //www.mp.pl/pytania/pediatria/chapter/B25.QA.21.1.5.
- //www.leki-informacje.pl/sites/default/files/Charakterystyka-Kyleena.pdf.
- ACOG Committee Opinion No. 735: Adolescents and Long-Acting Reversible Contraception: Implants and Intrauterine Devices. Obstet Gynecol. 2018; 131 (5): e130-e139.